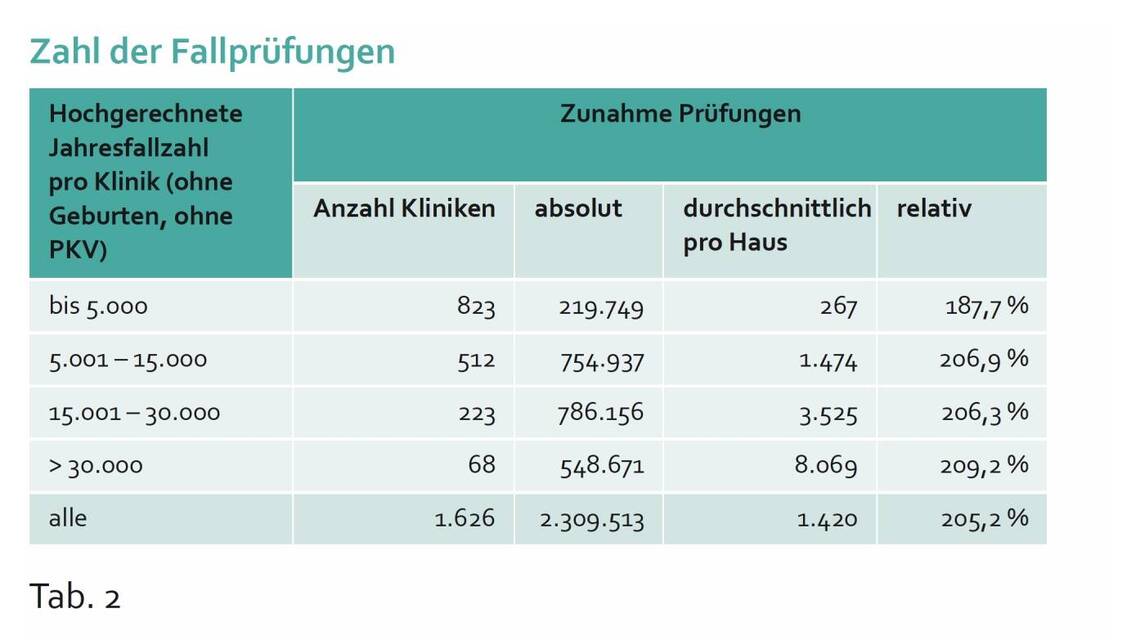
Die geplante Öffnung der Einzelfallprüfung durch den Medizinischen Dienst (MD) könnte die Zahl der Krankenhausprüfungen verdreifachen. Nikolai von Schroeders rechnet vor: Bei Ausschöpfung der neuen Logik ergäbe sich eine Zunahme der Prüfungen um 205 Prozent.
Der Entwurf des GKV-Beitragssatzstabilisierungsgesetzes sieht eine Öffnung der Einzelfallprüfungen durch den Medizinischer Dienst (MD) vor. Auf Basis der veränderten Prüfquotensystematik und der absoluten Fallzahlen lässt sich das potenzielle Prüfvolumen hochrechnen: Bei Ausschöpfung der neuen Logik ergäbe sich eine Zunahme der Prüfungen um 205 Prozent.
Kipppunkt im Prüfsystem: Kosten übersteigen Nutzen
Bei unbestrittener Notwendigkeit eines Prüfungsystems ist hier ein Kipppunkt erreicht: Die Kosten des Prüfsystems würden das Volumen der umverteilten Mittel übersteigen. Auf Seiten von Krankenkassen und MD belastet das die Beitragssätze, auf Seiten der Krankenhäuser werden die Mittel und das benötigte Fachpersonal der Patientenversorgung entzogen. Ein massiver Anstieg der Bürokratiekosten anstatt erhoffter Einsparungen wäre die Folge.
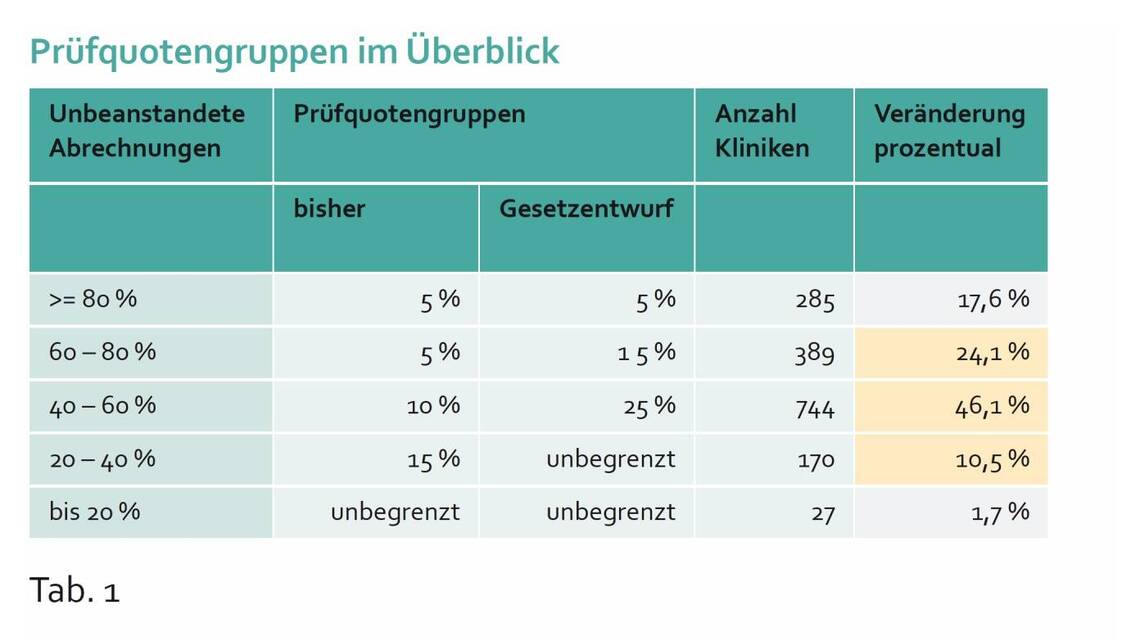
Mit den Prüfquotengruppen hat der Gesetzgeber ein System etabliert, das für Krankenhäuser Anreize setzt, so korrekt wir möglich zu kodieren und Belegungstage zu vermeiden, die seitens der Krankenkassen Potenzial für Streichungen bieten. Das Gesetz hat die gewünschte Wirkung gezeigt und Prüfquoten tragen – zusammen mit anderen Faktoren – außerdem dazu bei, ambulante Behandlungen attraktiver zu machen. Die unscheinbar und im Schatten massiver Einsparmaßnahmen des GKV Modernisierungsgesetztes daherkommende Verschärfung dieser Prüfquotengruppen droht, die wirkungsvollen Elemente dieses Systems auszulöschen.
Mehrheit der Kliniken massiv betroffen
Aus den statistischen Auswertungen des GKV Spitzenverbandes zu Prüfquoten und Anteilen unbeanstandeter Rechnungen lässt sich berechnen, wie sich für die Kliniken die Zuordnungen zu den Gruppen ändern würden. 80 Prozent der Kliniken müssten mit einer Steigerung ihrer Prüffälle um 150 Prozent bis 200 Prozent rechnen. Berücksichtigt man bei der Analyse die Größen der Kliniken – bei fallzahlstarken Krankenhäusern wird mehr geprüft als bei kleinen – und summiert die zu erwartenden Zahlen der Prüfungen, ergibt sich eine Verdreifachung der Prüfzahlen.
Hochrechnung: 3,4 Millionen Prüfungen pro Jahr
In der Hochrechnung aus bisherigen Anzahlen geprüfter Fälle und den bestehenden Prüfquoten, würde sich die Zahl der Fallprüfungen von circa 1,1 Milliionen pro Jahr auf 3,4 Millionen Fälle steigern. Konkret bedeutet das über 2 Millionen Fälle, bei denen sowohl beim MD als auch in den Krankenhäusern eine in hochaufwändigen Detailprüfungen der Patientenunterlagen stattfinden müsste.
Die Erwartungen der Krankenkassen zusätzlicher Retaxierungen – also einer Realisierung von individuellen Krankenkassengewinnen aus Rückführung bezahlten Krankenhausrechnungen – liegen bei circa eine Milliarde Euro pro Jahr. Diesem Betrag liegen keine Berechnungen zu Grunde, es scheint eine zwischen den Krankenkassen geeinte Schätzung zu sein. Da man davon ausgehen muss, dass bei zusätzlich zur Prüfung gewählten Fällen der Retaxierungsbetrag pro Fall sinkt, ist ein deutlich geringerer tatsächlich realisierbarer Betrag wahrscheinlich.
Bürokratiekosten überschreiten Milliardengrenze
2,3 Millionen Fälle zusätzlich zu prüfen würde allein beim MD zu höheren Kosten von circa 900 Millionen führen – wenn man die Zahlen aus dem Tätigkeitsbericht des MD hochrechnet. Massiver Personalaufbau im Medizincontrolling der Krankenhäuser und bei den Kassen zur Prüfungsvorbereitung und Klärung strittiger Fälle würde vermutlich Kosten in nochmal ähnlicher Höhe erzeugen.
Eine Weiterentwicklung des Systems der Einzelfallprüfung ist zweifelsfrei notwendig. Die Prämisse des Gesetzentwurfes, dass alles Ausgaben einen nachweislichen Nutzen für die Versicherten haben sollen, muss dabei aber ebenso ernst genommen werden wie das Ziel der Schaffung von Anreizen für alle Beteiligten, eine korrekte Abrechnung anzustreben.